Il termine parodontologia sta ad indicare quella branca
dell’odontoiatria che si occupa dei tessuti di sostegno dei denti : osso,
legamento parodontale, cemento radicolare e gengiva.
La conservazione dello stato di salute delle strutture parodontali rappresenta
il substrato biologico del mantenimento dell’equilibrio morfo-funzionale
dell’apparato stomatognatico. La patologia parodontale può portare,
nella sua forma più grave, sino alla perdita dei denti; un tempo questa
situazione clinica veniva descritta con il termine di “piorrea”.
I progressi della parodontologia consentono a tutt’oggi di conoscere la
predisposizione personale a sviluppare la malattia e, soprattutto, di effettuare
la diagnosi in uno stadio precoce.
Tanto più tardiva è la diagnosi della malattia parodontale e tanto
più lunga e difficile sarà la terapia rendendo, talora, impossibile
raggiungere lo status quo ante. Il tessuto parodontale nel corso della vita
è soggetto ad alterazioni di vario genere, che sono di natura fisiologico-funzionale,
infettiva oppure iatrogena.
Tali alterazioni si estrinsecano, con i sintomi di una infiammazione acuta,
in una distruzione delle sue proprietà strutturali con conseguente mobilità,
fino alla perdita, dei denti.
Le affezioni più frequenti del parodonto, causa unica della perdita precoce
dei denti, sono le diverse forme di parodontiti infettive.
La flora infettante, mista, proviene dalla placca batterica sopragengivale,
che, estendendosi sotto la gengiva sulla superficie radicolare del dente in
direzione dell’apice dentario, crea un’infiammazione, tasche ed
ascessi, costringendo l’organismo a distruggere una parte di se stesso.
Le GENGIVITI e le PARODONTITI sono, quindi, affezioni infiammatorie del parodonto
nella maggior parte dei casi causate dai batteri.
L’igiene orale, per quanto scrupolosa, non raggiungerà mai la totale
assenza di placca batterica nella cavità orale,questa non è un
obiettivo raggiungibile, è un’illusione, forse perfino una situazione
non fisiologica.
Tuttavia è possibile mantenere sani la gengiva ed il parodonto, se la
placca è scarsa ed il paziente è predisposto ad una difesa.
La placca batterica si deposita nuovamente nel giro di alcuni minuti dopo la
detersione dei denti, non possiamo eliminarla per sempre, ma si può,
in una sorta di equilibrio dinamico, tenerla il più possibile sotto il
nostro controllo.
Determinati fattori, inoltre, favoriscono la ritenzione della placca: il tartaro,
l’affollamento dentario, la respirazione orale, otturazioni e margini
di corone debordanti.
Se la placca non viene allontanata, dopo pochi giorni calcifica formando il
tartaro, la gengiva, successivamente, reagisce infiammandosi ed allontanandosi
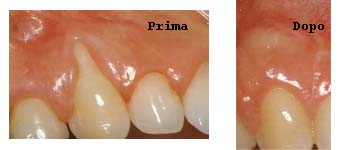
dallo stimolo nocivo dando luogo al fenomeno della RETRAZIONE GENGIVALE.
La retrazione gengivale è solo la manifestazione visibile di quel che
sta accadendo al tessuto di sostegno dei denti: infatti l’osso che sostiene
la gengiva al suo fisiologico livello riassorbendosi non garantisce più
un adeguato supporto.
I denti coinvolti dal riassorbimento dell’osso presenteranno, poi, una
mobilità dovuta alla perdita del supporto meccanico.
Con il termine di malattie parodontali vengono comprese sia alterazioni infiammatorie
sia recessive della gengiva e del parodonto.
Se i processi infiammatori si limitano alla gengiva senza perdita di tessuto
parodontale di sostegno ( attachment ) si parla di gengiviti, se in una affezione
parodontale viene interessato anche l’osso alveolare di sostegno al dente
( perdita di attachment ) si parla di parodontite.
La parodontite trae, in genere, origine da una gengivite, per contro non da
ogni gengivite si sviluppa una parodontite.
Una gengivite può persistere per anni senza mai evolvere in una parodontite,
con una buona igiene orale e con una conseguente asportazione della placca e
del tartaro dentario la gengivite è reversibile dato che non c’è
perdita del tessuto di sostegno dei denti.
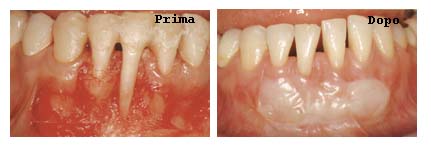
La placca batterica che si deposita nei solchi gengivali, se non viene rimossa,
provoca la distruzione dell’attacco epiteliale del solco, questo si ritira
più in basso per proteggersi dando luogo alla formazione della tasca
parodontale.
Nella tasca parodontale si annida la placca ricca di germi: più in profondità
si collocano quelli che possono vivere in assenza di ossigeno ( anaerobi ) mentre
negli strati più superficiali troviamo quelli che per vivere necessitano
di ossigeno (aerobi) , i primi sono quelli direttamente responsabili della lesione
del parodonto.
L’infiammazione del parodonto ( parodontite ) attiva le cellule umane
che sono preposte al riassorbimento osseo ( osteoclasti ) provocando il riassorbimento
dell’osso di sostegno della radice dei denti mentre gli stessi germi anaerobi
distruggono direttamente il legamento parodontale che collega l’osso al
dente.
Nella malattia parodontale, quindi, i batteri attraversano l’epitelio
delle tasche parodontali e penetrano nel tessuto sottoepiteliale creando dei
danni ben più gravi ed irreversibili.
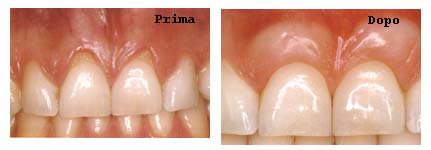
La malattia parodontale, progredendo, può coinvolgere interamente le
strutture di sostegno del dente causandone la perdita.
Non bisogna dimenticare che esiste una certa ereditarietà a sviluppare
tale patologia, per cui gli individui predisposti dovranno impegnarsi in modo
particolare per mantenere uno stato di salute parodontale accettabile. Il trattamento
delle parodontopatie varia a seconda della gravità e il grado : l’intervanto
più semplice consiste nella rimozione del tartaro con strumenti meccanici
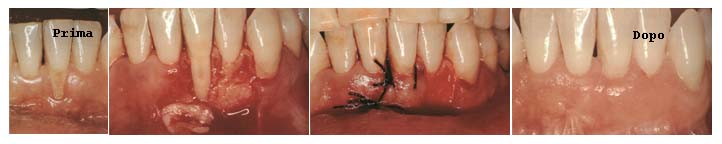
o ad ultrasuoni, in caso di recessione gengivale si può effettuare il
sollevamento del primo tratto della gengiva per una pulizia più profonda
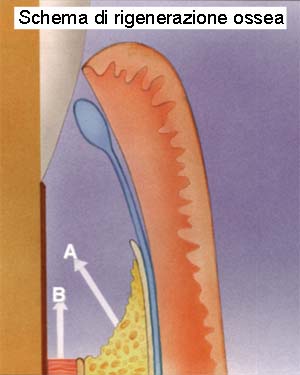
e radicale. Se c’è perdita marcata di tessuto osseo si può
ricorrere ad un intervento di rigenerazione ossea per ripristinare del tutto,
o parzialmente, la struttura di supporto del dente. Questa tecnica prevede l’inserimento
di una membrana costituita da un materiale particolare eventualmente associata
ad innesti di osso. Essa consente il ripristino del difetto con rigenerazione
di tessuto osseo e connettivo; il sostituto osseo più utilizzato in parodontologia
è l’osso di derivazione bovina che è molto simile strutturalmente
a quello umano. Questi innesti vengono inseriti nella zona interessata e poi
ricoperti da una membrana che separa il difetto sottostante dalla gengiva in
maniera tale da tenere separate le cellule del tessuto epiteliale e quelle del
tessuto connettivo che hanno ritmi di crescita differenti, evitando che queste
entrino in competizione per riempire lo spazio vuoto.
Un aiuto per la diagnosi della malattia parodontale oltre ai segni clinici è
rappresentato dall’utilizzo di due test specifici che sono il test microbiologico
e quello genetico: il primo permette di identificare e quantificare i batteri
responsabili della malattia, il secondo stabilisce la eventuale predisposizione
genetica di un individuo a sviluppare la stessa.
Sono descritte, inoltre, malattie parodontali non su base infettiva ma relative
a situazioni dismetaboliche, in corso di malattie generali dell’organismo,
indotte da farmaci ed in seguito ad allergie, in questi casi accanto al trattamento
parodontale tradizionale si effettua una terapia volta ad eliminare, dove possibile,
le cause della patologia sistemica. Non ultima è l’associazione
che esiste tra malattia parodontale e lo stato di gravidanza , la gengivite
gravidica infatti colpisce una percentuale altissima di donne in attesa. Tale
associazione molto probabilmente è legata al cambiamento ormonale tipico
della gravidanza, il quale provoca una variazione della composizione della placca
batterica; sembra che l’estradiolo ed il progesterone funzionino da fattori
di crescita nei confronti di alcuni ceppi batterici in grado di alterare lo
stato di salute gengivale.




